La primera computadora producida en serie durante 1951 fue la UNIVAC 1 y en 1953 la IBM fabrica su primera computadora para aplicaciones científicas. Poco a poco se fueron popularizando las computadoras, su desventaja era el gran tamaño, requerimiento de mucho espacio y clima controlado. Las pocas personas que tenían acceso a ellas podían hacerlo utilizando batas blancas, e ingresaban a una fría sala, esterilizada y resguardada del polvo. Por estas limitaciones, quedaron más al alcance de los institutos o centros de investigación, por ello las principales aplicaciones de las computadoras era la resolución de complejos problemas numéricos asociados a una gran cantidad de operaciones matemáticas. Por esta razón, los fines estaban muy alejados de actuar en la medicina y los negocios.
Hay quien piensa que esta etapa puede ser considerada como el medievo de la computación, es decir, el periodo del oscurantismo de las computadoras, porque muy pocos podían tener acceso a ellas. Usando este tipo de máquinas, en 1965 se crea el primer lenguaje de computación especialmente dirigido al campo médico: Massachussets General Hospital Utility Multi-Programming System (MUMPS), todo un sistema cuyas principales aplicaciones estaban enfocadas a:
- Automatización de la historia clínica
- Censos y visitas de pacientes en consultas externas
- Cuidados intensivos
- Datos de laboratorios clínicos
En 1971-1975 aparecen los circuitos integrados a gran escala que dan origen a la microcomputadora. Las micros son más potentes que los monstruos de computadoras utilizadas hasta ese momento son más baratas y caben en un escritorio, lo que permite su uso personal. Surge la época del renacimiento de las computadoras, también llamada la “época de oro”.
Las primeras aplicaciones de las computadoras en el mundo médico fueron de tipo administrativo-financiero, debido a los hábitos de solución de problemas numéricos y a la facilidad con que se resolvían. Posteriormente, las computadoras irrumpen en casi todos los campos de la práctica médica. En los 80 es cuando la mayoría de los hospitales instalaron herramientas informáticas. Sin olvidar el fax, que fue una pequeña revolución en las comunicaciones.
En 1992, se había introducido la World Wide Web, y en 1996 Internet se convirtió en una parte normal de la mayoría de las operaciones comerciales. A fines de la década de 1990, internet se convirtió en parte de la vida cotidiana de casi la mitad de la población del mundo occidental.
El problema es la confusión entre lo que es la informática y lo que es la transformación digital. Son dos etapas secuenciales. La revolución digital se refiere al avance de la tecnología de dispositivos electrónicos y mecánicos analógicos a la tecnología digital disponible en la actualidad. La era comenzó durante la década de 1980 y está en curso. La revolución digital también marca el comienzo de la era de la sociedad de la información, conocida también como la Tercera Revolución Industrial.
El mundo digital utiliza también la informática, pero es un nuevo paradigma de nuestra sociedad. La revolución digital ya no solo facilita o acelera procesos complejos, sino que “transforma” la forma en que vivimos, trabajamos, comunicamos y nos divertimos. Las organizaciones de la salud y la salud en sí misma también van a transformarse, más lentamente por la complejidad de los sistemas públicos y privados de salud y, en especial, va a empoderar a los ciudadanos/pacientes.
Esta transformación va a realizarse desde dentro del sistema, pero también desde fuera del sistema. La facilidad de acceso a la información sobre la salud; las tecnologías móviles; las redes sociales; el Internet de las Cosas (IoT); la Inteligencia Artificial; el Big Data; la robótica y la genómica, nacen fuera del sistema de salud, con una acción transversal que impactará progresivamente las organizaciones de la salud, las aseguradoras públicas y privadas, los profesionales clínicos, los ciudadanos/pacientes y sus familias, etc. La cuestión no es si habrá esta transformación en el ecosistema de salud, si no cuándo.
Estamos ante un nuevo paradigma
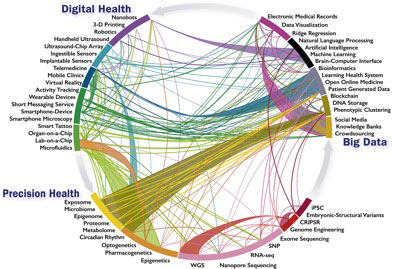
Gráfico 1
Figure 1. New Innovations in Healthcare
Infographic of emerging innovations and developments in digital health (14–32), big data (33–51), and precision health (52–78) and their intraconnections and interconnections. 3d indicates 3-dimensional; CRISPR, clustered regularly interspaced short palindromic repeats; DNA, deoxyrybonucleic acid; iPSC, induced pluripotent stem cells; RNA, ribonucleic acid; SNP, single nucleotide polymorphism; WGS, whole genome sequencing. (1)
Ya no hablamos de informática, aunque tiene un papel clave. Hablamos de conectar centros de información y gestionar una cantidad ingente de datos. En este gráfico se hacen evidentes las relaciones que hay entre la salud digital, el Big Data y la medicina de precisión. También nos ofrecen la dimensión y los componentes de cada uno de los tres grandes bloques. Se trata de sistemas interactivos, que no solo transfieren información, sino que se modifican y transforman entre ellas. Por ejemplo, a los datos generados por el paciente con insuficiencia cardíaca y diabetes (Big Data) obtenidos por diferentes wearables y enviados por su smartphone (salud digital), interactúan con su genoma (medicina de precisión) que, a su vez, se contrasta por medio de su historia clínica electrónica, que permite un seguimiento con Inteligencia Artificial y transmisión de datos a través de Blockchain. Todos ellos en el área de Big Data.
La industria de la salud y los servicios de la salud, en mucha más medida que otros sectores, generan enormes bases de datos, a los que hay que añadir los que se producen en los wearables y los teléfonos inteligentes de los pacientes. Teniendo en cuenta las múltiples fuentes de datos de salud, el problema que se plantea es como estos datos pueden tener sentido si no están agregados, analizados y personalizados.
Nunca en la historia de la medicina y de las ciencias de la salud se había dispuesto de tales volúmenes de datos e información, ni tampoco de tecnologías avanzadas y extremadamente potentes. No podemos desechar esta gran oportunidad. Sin una verdadera transformación digital de los sistemas de salud públicos y privados, no solamente se van a perder oportunidades para mejorar la salud de los pacientes, sino que su propia sostenibilidad está en peligro.
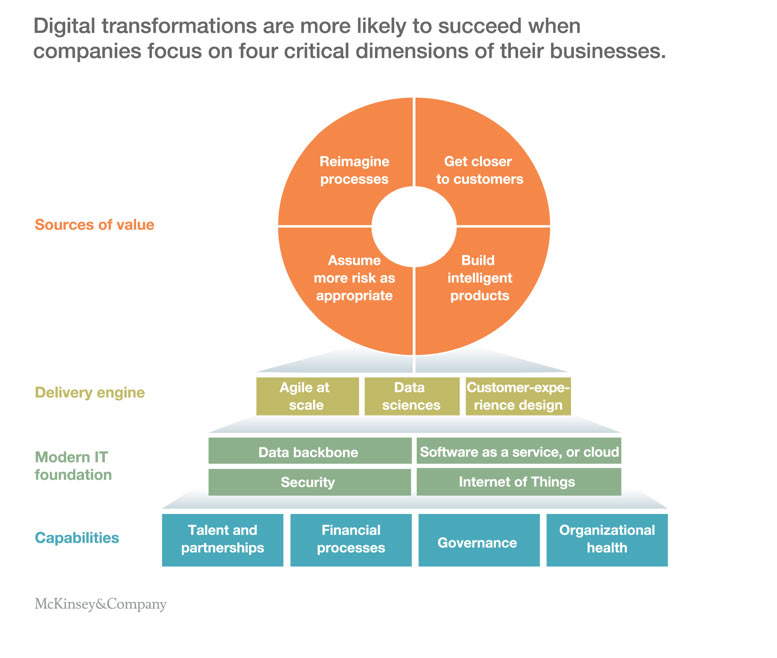
Fuente: McKinsey,four-keys-to-successful-digital-transformations-in-healthcare
La gestión del cambio, clave de éxito en la transformación
Estamos en una encrucijada compleja. El estado del bienestar en los países de la UE, que nadie cuestiona, están en un momento difícil. Las aseguradoras privadas mantienen su bandera, pero hay nubarrones en el camino. Los costes de la salud no paran de crecer. Los dos modelos funcionan a base de pagos o salarios a los profesionales clínicos, muy por debajo de lo que sería aceptable. A su vez, la población es cada vez más exigente, aceptando menos las listas de espera o los diagnósticos sine die. Los pacientes tampoco se nutren de sonrisas y de un buen trato con la sanidad privada. Todo el mundo quiere resultados. Los modelos aparentemente opuestos, público y privado, están sufriendo los mismos síntomas. No se puede gestionar una aseguradora como un fondo de inversiones y tampoco se puede gestionar con la anonimidad del paciente del sector público.
El cambio es urgente. El problema es que la gestión de la sanidad pública es como el agua del grifo, una “commodity”, sea quien sea el que esté al timón del gobierno de turno, el agua llega a mi grifo. Con lo cual, pocos gobiernos se atreven a poner en marcha cambios en el sistema público. Nadie gana elecciones solamente con un excelente servicio público de salud. En el ámbito privado, los servicios de salud son a menudo prisioneros de los resultados económicos. Los dos son prudentes en el momento de efectuar cambios significativos. Lo cierto es que, en el curso de los últimos años, las aseguradoras y los servicios de salud privados han detectado la necesidad de cambio. Por suerte hay experiencias exitosas. (1-2-3).

Transformación digital de las organizaciones de la salud
La mayoría de los sistemas de salud, públicos y privados, son sólidos, efectivos, con una cultura de silos y organizaciones rígidas. Esto garantiza estabilidad, seguridad, especialización y un seguimiento estricto de estándares y protocolos. Los profesionales de la salud, especialmente los médicos, generalmente tienen una doble afiliación: una con el paciente (lo que se denomina el “Acto Médico”) y otra, con la organización a la que pertenecen. Esta doble tarea no siempre es fácil. El aumento en el uso de nuevas tecnologías, especialmente dispositivos médicos complejos y nuevos sistemas digitales en las últimas décadas en las organizaciones de salud, los profesionales de la salud dependen más de la organización donde realizan sus prácticas clínicas.
La innovación en salud se ha desarrollado básicamente dentro de cada especialidad clínica, con poca innovación transversal. Aun así, cabe destacar que el diagnóstico por la imagen con tecnologías digitales y la historia clínica electrónica, han tenido un gran impacto transversal.
En la transformación digital de las organizaciones, no se trata de agregar innovaciones tecnológicas, como sucede en las respectivas especialidades clínicas, sino que se trata de gestionar un cambio en la forma de dar los servicios de salud. Otras industrias como el comercio, el mundo audiovisual, la banca, la industria del automóvil o la organización de viajes son un ejemplo de estas transformaciones. (Cuadro 1)
Transformación digital de salud significa:
1. Garantizar la seguridad y la protección de los datos y la protección de datos es uno de los mayores desafíos. Tanto los pacientes como los profesionales de la salud necesitan sentirse cien por ciento seguros de la confidencialidad de los sistemas digitales de salud.
2. Inversión saludable. Los gobiernos nacionales y regionales y las aseguradoras públicas y privadas deben planificar inversiones creíbles en las transformaciones digitales de los servicios de salud y asistencia social. Se predice que los retornos serán aún mayores.
3. Involucrar y capacitar a médicos, enfermeras y otros profesionales de la salud en las nuevas tecnologías es esencial. Además de crear una fuerza de trabajo con inteligencia digital, las poblaciones de pacientes deben ser educadas para garantizar que se maximice el potencial de los sistemas de salud eficientes.
4. Las aplicaciones para el cuidado de la salud, de las cuales hay más de 300.000 ahora disponibles, deben ser mejor absorbidas por los sistemas de salud. También necesitan ser racionalizados, estandarizados y simplificados para ayudar al valor y la usabilidad.
5. Buscando y reclutando nuevos talentos en salud digital. Existe la necesidad de desarrollar habilidades en gestionar la salud digital para los profesionales clínicos.
6. Compartir las mejores prácticas. Al unir conocimientos y recursos en cirugías, hospitales y países, los sistemas integrados de salud digital se pueden desarrollar más rápido y por el bien de todos.
7. Los profesionales de la salud y un imperativo centrado en el paciente deben estar en el centro de toda innovación digital.
El desafío es que las organizaciones verticales, que se han desarrollado en silos, con una gran rigidez organizacional, como es el caso de los proveedores de servicios de salud, tienen muchas dificultades para promover los cambios que implica la transformación digital. Especialmente, cuando desde la práctica clínica los responsables políticos, las compañías de seguros públicas y privadas, así como los responsables al más alto nivel, se plantean la pregunta: “Si no está estropeado, ¿por qué deberíamos arreglarlo?”. Después de todo, los servicios de salud continúan realizando sus tareas normalmente, siguiendo protocolos y aplicando evidencia clínica tanto en el diagnóstico como en la terapia.
La transformación digital de las organizaciones de salud es una condición necesaria pero no suficiente para la sostenibilidad de los servicios de salud públicos y privados.
Conclusión
Nos hallamos ante un nuevo paradigma social y tecnológico, como consecuencia del impacto de las tecnologías digitales. Algunos afirman que estamos en la cuarta revolución industrial. Una de las diferencias más notables respecto a las anteriores revoluciones industriales es la velocidad en la que se desarrolla. Otra diferencia es el alcance en la sociedad, ya que las anteriores tenían un impacto limitado a ciertas áreas de la economía o de la sociedad. El mundo digital es omnipresente en la sociedad y en la vida de cada ciudadano.
Ante este nuevo paradigma no cabe el “vuelva usted mañana”; es imperativo que las organizaciones de salud y, especialmente, las entidades aseguradores públicas y privadas cojan el tren de la transformación digital para beneficiar a sus ciudadanos/clientes/pacientes. Si hasta ahora el mentar que el ciudadano es el centro de atención era una frase de puro marketing, ahora es el ciudadano que, por su cuenta, va a situarse en el centro. Las organizaciones de salud que no entiendan este mensaje, no solamente van a perder a sus clientes, sino que pondrán en riesgo su sostenibilidad.
Nadie afirma que la transformación de las organizaciones de salud sea una tarea fácil. Es enormemente compleja y, a menudo, una navegación sin cartas marinas. Pero una vez más, el darwinismo social va a imperar: sobreviven solo las que se adaptan mejor a los nuevos entornos.
Al fin y al cabo, lo que se pretende alcanzar con la transformación digital de la salud es lo que desde siempre era evidente: las organizaciones no son un fin en sí mismo. Su misión es la de promover la salud de los ciudadanos, hacer frente a sus enfermedades y mejorar su calidad de vida. Como Molière, nos daremos cuenta de que hablamos en prosa, de que en el fondo la transformación digital no es más que alcanzar lo que desde siempre era lógico y evidente. Menos mal que las tecnologías digitales nos han ayudado a darnos cuenta de ello.
Joan Cornet Prat es coordinador del Máster en Transformación Digital de las Organizaciones de Salud y Sociales del Campus Manresa de la UVic-UCC.
Bibliografía y referencias
1. El proceso de la innovación. Fuente: American College of Cardiology.
2. New Innovations in Healthcare. 2017 Roadmap for Innovation—ACC Health Policy.
3. The Sanitas Journey: A digital business model at its core.
4. DKV apuesta por la digitalización de la salud.
5. https://www.sciencedirect.com/science/article/pii/S0735109717411156#fig1